Wat is een basaalcelcarcinoom?
Basaalcelcarcinoom, ook wel basaalcelkanker genoemd, is de meest voorkomende vorm van huidkanker. Het groeit erg langzaam, zaait (vrijwel) nooit uit en is daarom zelden levensbedreigend. Vroeger werden basaalcelcarcinomen vooral gezien bij ouderen, maar tegenwoordig komen basaalcelcarcinomen steeds vaker voor bij jongere mensen, al vanaf 30 jaar. Dit komt door de toename van blootstelling aan zonlicht.
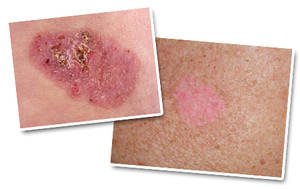
Er bestaan verschillende vormen van basaalcelcarcinoom:
- Oppervlakkig groeiend basaalcelcarcinoom
Ontstaat meestal op de ledematen en de romp en kan lijken op een schimmelinfectie of eczeem. Dit soort huidletsels groeit echter langzaam en reageert niet op een cortisone- of antischimmelcrème. - Nodulair groeiend basaalcelcarcinoom
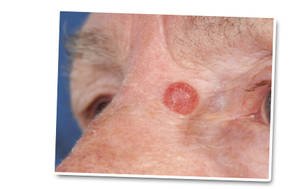
Is een glad, glazig knobbeltje met een parelmoerachtige glans, dat langzaam groeit, meestal in het gezicht. Soms zijn er bloedvaatjes te zien. - Ulcus rodens
Kan evolueren uit een nodulair basaalcelcarcinoom. In het bolletje ontstaat een centraal wondje en een korstje dat niet geneest. Errond bevindt zich een verheven wal met een parelmoerachtige glans. - Sprieterig groeiend basaalcelcarcinoom
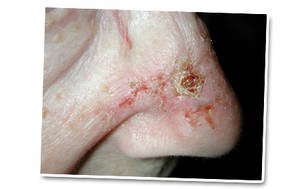
Wordt ‘sprieterig’ genoemd omdat het in de huid kleine uitlopertjes vormt. De sprieterig groeiende basaalcelcarcinomen lijken meer op een litteken. Vaak is de grens tussen het letsel en de normale huid niet goed te onderscheiden.
Het oppervlakkige en het nodulair basaalcelcarcinoom komen het meest voor. Op basis van de uiterlijke kenmerken van de tumor, kan uw dermatoloog al een sterk vermoeden hebben wat betreft de diagnose. We zullen echter vaak overgaan tot een biopsie en een bijhorend microscopisch onderzoek om de diagnose te bevestigen.
Behandeling van basaalcelcarcinoom
Hoewel het basaalcelcarcinoom niet levensbedreigend is, gaat het niettemin om een tumor (huidkanker). Er is sprake van een woekering die aanzienlijke schade kan veroorzaken aan de huid, bijvoorbeeld bij neus, oog of oor. Zo vroeg mogelijk behandelen is dus de boodschap!
Een basaalcelcarcinoom is goed te behandelen en zaait vrijwel nooit uit. Naast de klinische evaluatie door de dermatoloog is de dermatoscoop vaak een hulpmiddel bij de diagnose.
Na plaatselijke verdoving verwijderen we het basaalcelcarcinoom operatief. De voordelen hiervan zijn dat we (microscopisch) kunnen controleren of het basaalcelcarcinoom volledig is verwijderd en dat het een relatief kortdurende ingreep is met een snelle genezing. Het belangrijkste nadeel is dat er een blijvend litteken ontstaat. Chirurgie is nog steeds de standaardbehandeling voor knobbelige (nodulaire) basaalcelcarcinomen. Voor grote, sprieterig groeiende basaalcelcarcinomen, ulcus rodens of al eerder behandelde basaalcelcarcinomen in het gezicht, kunnen we Breuninger- of Mohs-chirurgie toepassen. Hierbij vindt microscopisch onderzoek tijdens de operatie plaats en is het mogelijk om weefselsparend te opereren.
We schakelen de huidkanker uit door bestraling. De behandeling bestaat uit meerdere, korte pijnloze bestralingen. Het is niet de eerste keuze behandeling aangezien microscopische evaluatie niet mogelijk is. Bovendien is bij een recidief (d.i. een terugkeren van het carcinoom) de bestraalde zone vaak moeilijker chirurgisch te behandelen.
We bevriezen het basaalcelcarcinoom met vloeibare stikstof. Dit is een snelle behandeling, waarmee we de huidkankercellen doden. Na de behandeling ontstaat een wond die in enkele weken geneest, echter wel met littekenvorming. Nadeel is ook dat we geen microscopische controle kunnen uitvoeren. We kunnen bevriezing enkel toepassen bij kleine nodulaire en oppervlakkige basaalcelcarcinomen. Deze behandeling is niet geschikt voor snel groeiende of uitgebreide basaalcelcarcinomen.
5-fluorouracil (5-FU) is een celgroeiremmende stof (een cytostaticum). De kankercellen in de huid nemen dit bestanddeel op, waardoor de celgroei en celdeling afremt. De crème dient twee keer per dag gedurende drie tot vier weken op de aangedane huid gesmeerd te worden. Vanwege de bijwerkingen dient de crème nauwkeurig op de letsels te worden aangebracht.
Tijdens de eerste weken van de behandeling zal de huid er waarschijnlijk eerst slechter uit zien en aanvoelen alvorens te verbeteren. De huid kan vurig rood worden en er kunnen korsten en wondjes ontstaan. Breek de behandeling niet af. De huid geneest en nadien wordt de huid weer mooi glad. Als je je toch zorgen maakt om één van deze gevolgen, neemt u best contact op met uw dermatoloog.
Fotodynamische therapie passen we toe bij oppervlakkige basaalcelcarcinomen. Hierbij smeren we een speciale crème op de aangedane huid. Deze crème moet enkele uren afgedekt intrekken en zorgt ervoor dat de beschadigde cellen gevoelig worden voor licht. Na enkele uren belichten we de huid met een speciale lamp om de beschadigde cellen kapot te maken. Deze behandeling vindt plaats in het ziekenhuis en neemt een halve dag in beslag. Sommige patiënten ervaren fotodynamische therapie als pijnlijk, voornamelijk bij een behandeling op de hoofdhuid.
Imiquimod is een middel dat je eigen afweersysteem activeert om de kankercellen op te ruimen. Imiquimod werkt alleen in op de beschadigde cellen. Het heeft geen effect op de gezonde huid.
Bij de behandeling van oppervlakkig basaalcelcarcinoom duurt de kuur 6 weken. De crème moet eenmaal per dag, 5 dagen per week op en rondom het plekje worden aangebracht. Aldara-crème wordt voorgeschreven bij kleine, oppervlakkig groeiende basaalcelcarcinomen. Voordelen zijn dat deze behandeling thuis kan worden toegepast voor (één of meer) oppervlakkig groeiende basaalcelcarcinomen en dat littekenvorming zelden voorkomt, waardoor het cosmetisch resultaat goed is. Tijdens de behandeling zal in veel gevallen roodheid van het behandelde gebied ontstaan. Deze roodheid is een gevolg van de werking van het middel. Deze roodheid kan in verschillende gradaties optreden, zo nodig contacteer uw dermatoloog.
